- Характеристика патологии
- Причины возникновения
- Признаки бактериального цистита
- Как можно заразиться
- Диагностические мероприятия
- Хроническое воспаление
- Восстановление микрофлоры кишечника
- Бактерии, провоцирующие цистит
- Кишечная палочка (E coli)
- Протей
- Клебсиелла
- Стафилококк
- Стрептококк
- Энтеробактер
- Диета при нарушении микрофлоры
- Лекарственные препараты
- Какие заболевания вызывают энтеробактерии?
- Симптоматика инфекций, вызываемых энтеробактериями.
- Причины нарушения микрофлоры кишечника
- Методы лечения
Характеристика патологии
При попадании болезнетворных микроорганизмов в мочевой пузырь развивается воспалительный патологический процесс. Заболевание может развиваться на фоне ослабленной иммунной системы или других предрасполагающих факторов: переохлаждения, стрессовых ситуаций.
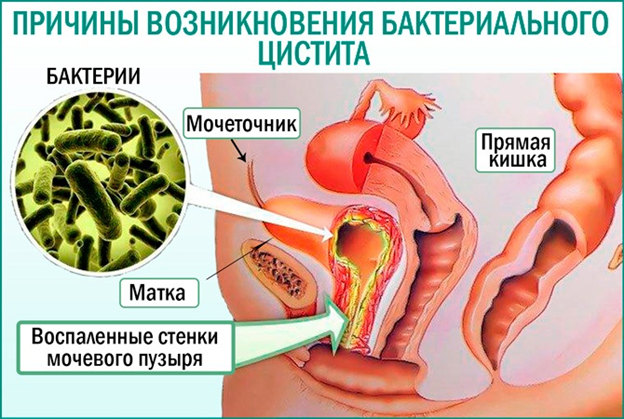
Причины возникновения
Основная причина развития бактериального цистита у женщин — проникновение патогенной микрофлоры на слизистые оболочки через уретральный канал.
Другие причины заболевания:
- Хирургические операции — после заражения.
- Физиологические особенности — аномалии строения мочеполовой системы.
- Отсутствие адекватной контрацепции во время полового акта.
- Злоупотребление наркотиками, предполагающее изменение микрофлоры мочевого пузыря.
- Нарушение режимов питания, неправильное питание. • Перенесенные заболевания — респираторные заболевания, вирусные инфекции, ветряная оспа, тонзиллит, герпетическая инфекция.
В крайне редких случаях заболеванию подвержены мужчины. В пожилом возрасте процент обоих полов практически одинаков.
Признаки бактериального цистита
Инкубационный период заболевания от 3 до 4 дней. При этом симптомы и лечение инфекционного цистита у женщин могут отличаться в зависимости от возбудителя, вызвавшего патологию.
Знаки:
- Тянущие боли внизу живота. В редких случаях такие боли отдаются в поясницу.
- Ощущение жжения и спазма во время мочеиспускания.
- Частые позывы к опорожнению.
- Изменения характера мочи: наличие примесей слизи, гноя и других выделений.
При развитии болезни возбудители угнетающе действуют на весь мочеполовой орган, поражая почечную лоханку. В редких случаях возникновение патологии сопровождается повышением температуры тела, общей утомляемостью, образованием тошноты и рвоты, а также желудочно-кишечными расстройствами. При этом симптомы и лечение инфекционного цистита у женщин будут отличаться в зависимости от степени тяжести патологии.
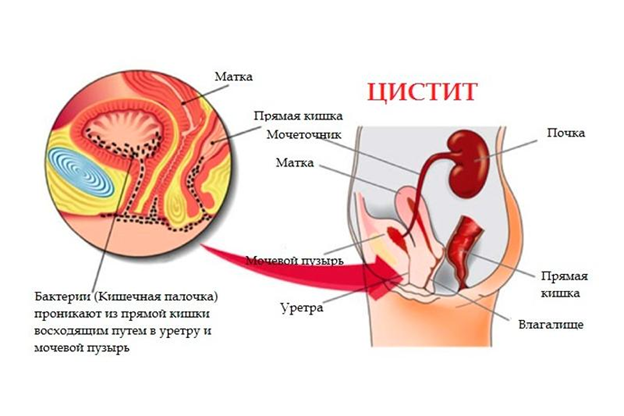
Как можно заразиться
Заболевание не представляет угрозы для жизни пациента, однако провокаторы воспалительных реакций могут привести к серьезным последствиям.
Способы передачи:
- Лимфоген. Патогенная микрофлора попадает в мочевой пузырь через лимфатический (кровеносный.
- Гематогенный. Заражение происходит через органы дыхания или желудочно-кишечного тракта.
- Контакт. Патология развивается в результате сращения с мочевым пузырем других органов, в которых возникают воспалительные реакции — гинекологические и ВИЧ-инфекции. В этом случае симптомы и лечение бактериального цистита у женщин будут иметь совершенно разные характеристики.
- По возрастанию. Патогенная микрофлора попадает в мочевой пузырь через уретру или уретральный канал.
Самый большой риск заражения — это незащищенный секс.
Диагностические мероприятия
Диагностика включает консультацию специалиста, а также лабораторные и инструментальные исследования. Это позволит выявить симптомы и лечение бактериального цистита у женщин на ранней стадии развития заболевания.
В первую очередь назначается анализ мочи, который поможет выявить признаки болезни. Кроме того, необходимо сдать общий анализ крови на наличие увеличения содержания лейкоцитов и эритроцитов.
При необходимости может быть назначен биохимический анализ крови для определения уровня СОЭ. Женщинам также назначают мазок на микрофлору.
Чтобы выявить проблемы с почечной системой, необходимо сдать анализ мочи по Ничепоренко.
Методы инструментального исследования:
- УЗИ мочеполовой системы.
- Цитоскопическое исследование.
- Рентгеновский снимок.
При необходимости могут быть применены дополнительные методы исследования.
Хроническое воспаление
Заболевание может развиваться как в острой, так и в хронической форме. Острый бактериальный цистит характеризуется внезапной болью, проблемами с мочеиспусканием и наличием примесей в моче.
При хроническом течении болезни симптомы менее выражены, не доставляя пациенту дискомфорта.
Восстановление микрофлоры кишечника
Если вы заметили какие-либо признаки дисбактериоза, рекомендуется немедленно обратиться к гастроэнтерологу. Основа лечения — устранение причины, вызвавшей нарушение микрофлоры кишечника. Если дисбактериоз вызван антибиотиками, их необходимо прекратить, а при неправильном режиме или диете необходимо вернуться к исходной диете.
Однако симптомы дисбактериоза также нуждаются в лечении. При дисбактериозе рекомендуется 3 вида лечения:
- Соблюдение диеты;
- Пребиотики;
- Пробиотики.
Бактерии, провоцирующие цистит
Патология развивается при попадании болезнетворных микроорганизмов в мочевой пузырь. Процесс приводит к развитию воспаления и сопровождается неприятными симптомами. На фоне бактериальной инфекции возникает острый бактериальный цистит.
Кишечная палочка (E coli)
Этот тип бактерий полезен и живет в кишечнике, помогая переваривать и расщеплять пищу. При отсутствии личной гигиены микроорганизм попадает в уретру и приводит к острому воспалительному процессу.
При поражении кишечной палочкой происходит разрушение слизистых оболочек мочевого пузыря. В этом случае образуются небольшие язвочки, вызывающие болезненные приступы.
Если не лечить, инфекция может распространиться на другие части мочеполовой системы.
Протей
Снижение иммунных реакций, злоупотребление лекарствами может спровоцировать чрезмерную активность протея, условно-патогенного возбудителя.
При поражении бактерии развивается инфекционное заболевание (цистит). При этом пациент чувствует общее недомогание, наблюдаются проблемы с мочеиспусканием, оседает песок.
Терапия занимает гораздо больше времени, поскольку у микроорганизма быстро развивается лекарственная устойчивость. В конечном итоге болезнь может привести к развитию пиелонефрита.
Клебсиелла
Основные места обитания микроорганизма — кожа, фекалии и кишечник. Патология может развиваться как в тяжелой, так и в легкой форме в зависимости от иммунной системы.
Этот вид воспалительного процесса наблюдается только в 5% случаев.
Стафилококк
Главный провокатор инфекционного цистита у женщин — сапрофитная или золотистая форма стафилококка. Микроорганизм обитает в мочеполовой системе и не вызывает никаких нарушений. Однако, если иммунная система не функционирует должным образом, бактерия начинает активно размножаться, вызывая воспалительный процесс.
В этом случае бактериальная форма цистита развивается только в случае поражения слизистой оболочки мочевого органа.
Стрептококк
Инфекционный цистит у женщин может развиться на фоне стрептококковой болезни. Этот микроорганизм может проникнуть в мочевой орган при несоблюдении правил использования катетеризации, недостаточной личной гигиены.
В тяжелых случаях возбудитель стрептококка может привести к дальнейшим осложнениям в виде уретрита, пиелонефрита, простатита.
Энтеробактер
Инфекционное заболевание цистит может возникать на фоне Enterobacteriaceae. Этот вид возбудителей относится к сапрофитам и обитает на слизистых оболочках толстого и тонкого кишечника. Путь заражения — орально-фекальный.
При попадании в мочевыводящие пути микроорганизм приводит к развитию воспалительных реакций. Главный фактор развития болезни — снижение иммунитета.
Диета при нарушении микрофлоры
Для лечения легкой формы дисбактериоза достаточно назначения специальной диеты. В рационе должно присутствовать достаточное количество белков, жиров, углеводов. Рекомендуется выпить стакан теплой воды в течение получаса. Важно, чтобы в рацион входили следующие вещества:
- Лакто- и бифидобактерии. Они содержатся в кисломолочных продуктах, в масле;
- Клетчатка содержится в овощах, фруктах;
- Аминокислоты глютамин и аргинин, источником которых являются курица, говядина, орехи, рыба, молочные продукты, горох.
Избегайте жирной, жареной, копченой и острой пищи.
Лекарственные препараты
При самых тяжелых формах дисбактериоза необходимы пребиотики и пробиотики. Несмотря на схожее название, эти препараты существенно различаются.
Пребиотики — это вещества, активирующие рост нормальной микрофлоры. Они не всасываются в желудочно-кишечном тракте. Другими словами, они питаются «хорошими» бактериями. К таким препаратам относятся лактулоза, лактитол, Хилак форте.
Помимо лекарств есть пребиотики натуральные — это кисломолочные продукты, крупы.
Пробиотики — это препараты, содержащие необходимые организму микроорганизмы. В основном это бифидобактерии и лактобактерии. Их попадание в кишечник способствует восстановлению микрофлоры.
Среди самых известных пробиотиков — Линекс, Бифиформ, Бифидумбактерин, Лактобактерин и др.
При тяжелых формах дисбактериоза назначают антибактериальные препараты, подавляющие рост патогенных микроорганизмов. Эти препараты подбираются исходя из вида бактерий, вызвавших нарушение микрофлоры.
В качестве симптоматических средств при дисбактериозе следует отметить иммуномодуляторы (назначаются для укрепления иммунитета), антигистаминные препараты (для снижения вероятности аллергических реакций), спазмолитики (Но-Шпа).
Какие заболевания вызывают энтеробактерии?

энтерробактерии E coli
Группа энтеробактерий, в том числе: Salmonella, Shigella, Escherichia, Klebsiella, сама Enterobacter, Serrata, Proteus, Morganella, Providence и Yersinia, обычно обитают в желудочно-кишечном тракте человека, но при снижении защитных свойств слизистой оболочки кишечника они могут вызывать инфекции или других органов желудочно-кишечного тракта.
Enterobacteriaceae — представители родов citrobacier, ewardsiella, enterobacter, escherichia, hafnia, klebsiella, proteus, Providencia, salmonella, serratia, yersinia вызывают инфекции мочеполовой системы (в том числе цистит, пиелонефрит, цервицит и др.). До 80% бактерий, присутствующих в моче, являются энтеробактериями.
Энтеробактерии вызывают различные заболевания человека. Условно-патогенные бактерии вызывают гнойные воспалительные процессы различной локализации: как эндогенные процессы, так и инфекции мочевыводящих путей (уретрит, цистит, пиелонефрит), репродуктивной системы (вагинит, трихомиоз, цервицит), дыхательных путей (пневмония), желудочно-кишечного тракта (холецистит, сальмонеллез) дизентерия, чума) и др., так называемый колибактериоз и как экзогенный — нагноение ран. Различные формы ACD — острые кишечные заболевания вызваны патогенным действием различных энтеробактерий, и чем агрессивнее бактериальные токсины, тем тяжелее состояние, особенно у детей раннего возраста.
Escherichia coli — кишечная палочка обычно обнаруживается в желудочно-кишечном тракте и синтезирует секреторные иммуноглобулины и колицины. Они подавляют рост некоторых патогенных энтеробактерий и препятствуют их проникновению через слизистую оболочку стенки кишечника. E coli участвует в синтезе витамина К (коагуляция). Некоторые патогенные штаммы кишечной палочки могут проникать в слизистую кишечника, вызывая кровянистую водянистую диарею или диарею путешественников.
У детей диарея, вызванная патогенной энтерогеморрагической кишечной палочкой, может осложняться гемолитико-уремическим синдромом и почечной недостаточностью. Эта бактерия может заразить кровь, желчный пузырь, легкие, мочевыводящие пути и кожу. У младенцев, особенно недоношенных, кишечная палочка может стать возбудителем бактериемии и менингита.
Инфекции, вызываемые Klebsiella, Enterobacteriaceae и Serratia, распространены в больницах, причем чаще, когда способность бороться с инфекциями нарушена. Также эти бактерии часто поражают мочевыводящие пути, половые органы. Клебсиеллезная пневмония чаще встречается у диабетиков и алкоголиков и часто протекает в тяжелой форме.
Симптоматика инфекций, вызываемых энтеробактериями.
Симптомы инфекционного заболевания могут быть разными, в зависимости от места развития воспалительного процесса, однако все пациенты жалуются на общую слабость, повышение температуры тела, проявления интоксикации и боли в месте поражения больного органа. Для определения патогенных энтеробактерий в обязательном порядке необходимо сдать анализы: кровь, моча, мокрота, мазки или кал, в зависимости от локализации воспалительного процесса, пройти обследование на выявление функциональных нарушений.
важно соблюдать правила личной гигиены, следить за качеством, чистотой фруктов и овощей, питаться с учетом индивидуальных особенностей, избегать контакта с инфицированными пациентами и поддерживать нормальный иммунитет.
Причины нарушения микрофлоры кишечника
У здорового человека в кишечнике содержится около 500 видов бактерий. Полезные бактерии переваривают пищу, обогащают организм питательными веществами и поддерживают иммунную систему. Эти бактерии постоянно работают и регулируют функцию кишечника, поддерживают ионный баланс, нейтрализуют различные токсины, расщепляют белки, углеводы и даже синтезируют некоторые витамины.
В непосредственной близости от полезных бактерий в кишечнике живут болезнетворные бактерии, ожидающие подходящего времени, чтобы напомнить о себе. Их можно активировать при ослабленной иммунной системе, частых стрессах, нарушении диеты или обострении заболеваний желудочно-кишечного тракта.
Нарушение микрофлоры кишечника может снизить всасывание питательных веществ в кишечнике и тем самым нарушить процесс пищеварения. Непереваренные остатки пищи могут вызвать ворчание, вздутие живота, диарею и другие симптомы.
К основным причинам нарушения микрофлоры кишечника можно отнести:
- Бесконтрольный прием лекарств, например антибиотиков, поражающих как патогенные, так и полезные кишечные бактерии;
- Неправильная диета, содержащая однообразную пищу, при которой не хватает всех необходимых человеку полезных веществ;
- Нарушения перистальтики кишечника;
- Бесконтрольное соблюдение диет;
- Кишечные инфекции;
- Хронические заболевания желудочно-кишечного тракта (гастрит, энтерит, колит и др);
- Эндокринные заболевания;
- Стресс и депрессия;
- Злоупотребление алкоголем, курение.
Нарушение микрофлоры кишечника проявляется в виде диспептических явлений, связанных с нарушением работы желудочно-кишечного тракта. Это состояние приводит к вздутию живота, чередованию запоров и диареи, болям в животе и т.д. В случае дисбактериоза могут развиться неожиданные аллергические реакции на определенные продукты, сопровождающиеся тошнотой, рвотой, диареей, зудом и сыпью. В некоторых случаях при нарушении микрофлоры нарушается всасывание полезных веществ, развивается дефицит железа, витаминов и др., снижается иммунитет. Пациент может жаловаться на слабость, головную боль, отсутствие аппетита.
Методы лечения
Лечение бактериального цистита у женщин должно быть комплексным.
Методы лечения:
- Лекарства.
- Фитотерапия.
- Соблюдение диеты.
- Дополнительные процедуры — физиотерапия.
Комплексное лечение бактериального цистита у женщин позволит избежать рецидива и повторного заражения.